Respiratory na przestrzeni lat
Respiratory należą do najważniejszych wynalazków współczesnej medycyny. Ich rozwój uratował miliony ludzi podczas epidemii polio, zrewolucjonizował intensywną terapię i umożliwił skuteczne leczenie przewlekłych chorób układu oddechowego. Od prymitywnych prototypów XIX wieku, przez ogromne „żelazne płuca”, aż po dzisiejsze inteligentne, kompaktowe urządzenia domowe. Historia respiratorów jest jednym z najbardziej spektakularnych przykładów postępu technologicznego i medycznego ostatnich 170 lat.
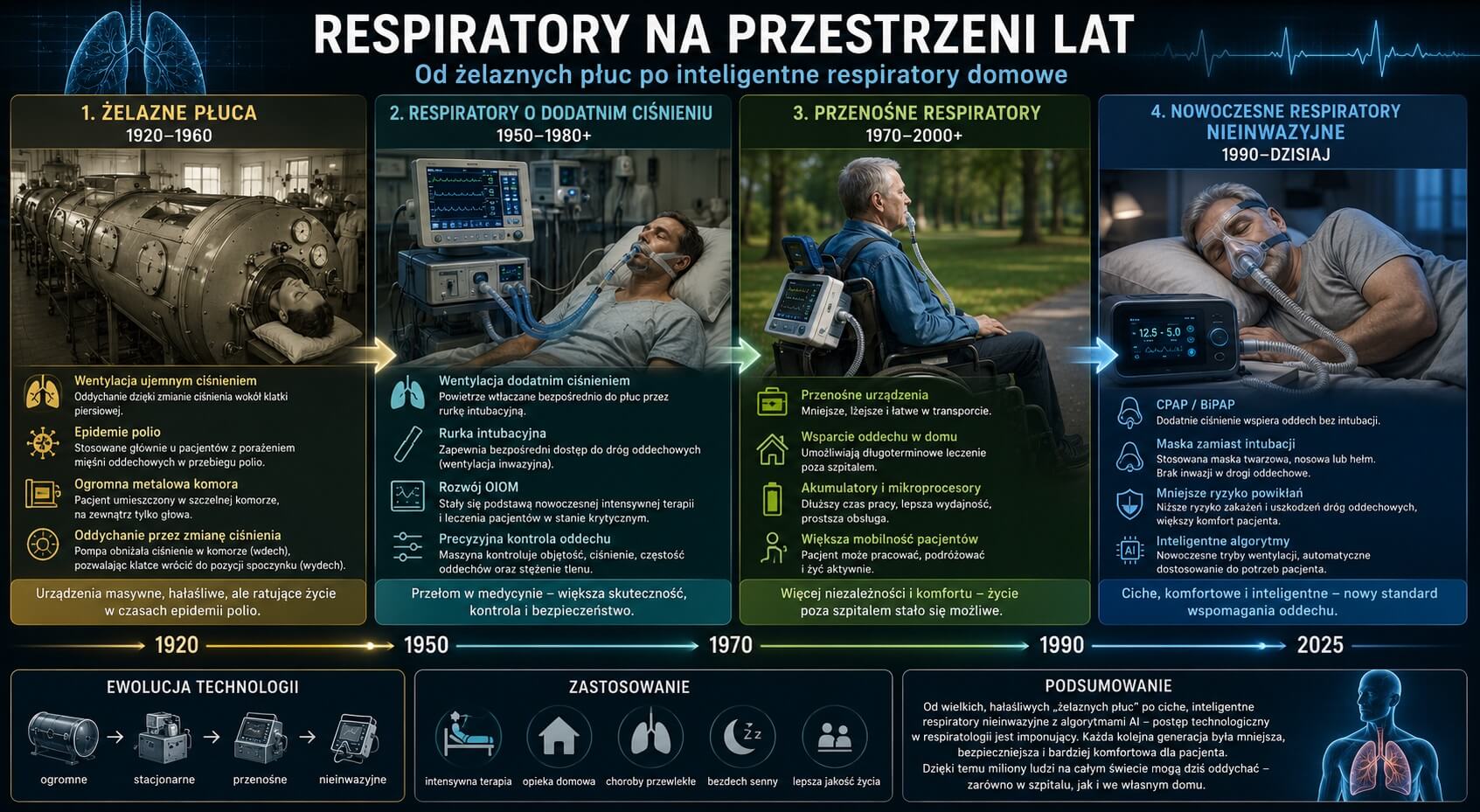
Pierwsze próby mechanicznego wspomagania oddychania pojawiły się już w XIX wieku. W 1854 roku francuski lekarz Eugène Woillez skonstruował „spirofor”, ręcznie napędzany aparat wykorzystujący wentylację ujemnym ciśnieniem. Kilka lat później, w 1864 roku, Amerykanin Alfred Jones opatentował podobne urządzenie. Były to jednak konstrukcje eksperymentalne, stosowane jedynie sporadycznie.
Prawdziwy przełom nastąpił w latach 20. XX wieku. W 1927 roku Philip Drinker i Louis Agassiz Shaw z Uniwersytetu Harvarda opracowali pierwsze skuteczne „żelazne płuca” (tank respirator). Był to ogromny metalowy cylinder, do którego wkładano całe ciało pacjenta, na zewnątrz pozostawała jedynie głowa. Urządzenie działało na zasadzie wentylacji ujemnym ciśnieniem: rytmiczne zmiany ciśnienia wokół klatki piersiowej wywoływały naturalny wdech i wydech. Pierwszy raz zastosowano je u człowieka 12 października 1928 roku w Bostonie.
Żelazne płuca stały się symbolem walki z epidemiami polio w latach 30., 40. i 50. XX wieku. Stosowano go u dzieci i dorosłych, u których wirus poraził mięśnie oddechowe, przeżyło właśnie dzięki tym urządzeniom. W szczytowym okresie całe sale szpitalne były wypełnione rzędami stalowych cylindrów podtrzymujących życie pacjentów.
„Kiedy w Stanach Zjednoczonych często występowało poliomyelitis, kilku zaobserwowało, że dzieci u których rozwinęło się poliomyelitis – postać opuszkowa, znaczna ich część miała w ciągu ostatniego miesiąca wycinane migdałki, a niektóre w ciągu ostatnich sześciu miesięcy. Doprowadziło to do tego iż Departament Zdrowia w Nowym Jorku wydał zalecenie, że nie należy wykonywać zabiegów usuwania migdałków w okresie, w którym prawdopodobnie występuje choroba Heinego-Medina, chyba że dzieci były wcześniej szczepione przeciwko wszystkim trzem szczepom wirusa polio, przynajmniej miesiąc przed operacją.” – Tonsillectomy and adenoidectomy: are too many being done?; N Y State J Med. 1975. https://www.ncbi.nlm.nih.gov/pubmed/1059022
„W 1952 roku autor stwierdził w artykule przeczytanym podczas ósmej sesji australijskiego kongresu medycznego (British Medical Association) w Melbourne, że pacjenci, którzy zachorowali na poliomyelitis – postać opuszkową – w okresie epidemii poliomyelitis w latach 1947-1948 w Australii Południowej, prawie wszyscy w podobnym czasie przeszli zabieg usunięcia migdałków przed wystąpieniem choroby. Tylko kilka przypadków miało wykonany zabieg usunięcia migdałków niedawno… Wstępne badania sugerowały, że związek między wcześniejszym zabiegiem usunięcia migdałków a poliomyelitis – postać opuszkowa – trwał od pięciu do dziesięciu lat. W niniejszym artykule przedstawiono kompletne badania przypadków porażenia opuszkowego z lat 1947-1948. Potwierdzono związek i czas trwania.” – Studies on a long range association between bulbar poliomyelitis and previous tonsillectomy.; Med J Aust. 1953 Aug 22;2(8):281-98. https://www.ncbi.nlm.nih.gov/pubmed/13098558
Kolejny wielki przełom nastąpił w 1952 roku podczas dramatycznej epidemii polio w Kopenhadze. Gdy zabrakło żelaznych płuc, duński anestezjolog Bjørn Ibsen zastosował wentylację dodatnim ciśnieniem za pomocą worka Ambu i rurki tracheostomijnej. Metoda okazała się rewolucyjna, bo śmiertelność gwałtownie spadła, a wydarzenia te zapoczątkowały erę nowoczesnych respiratorów szpitalnych oraz narodziny oddziałów intensywnej terapii (OIOM).
Wkrótce zaczęły powstawać mechaniczne respiratory dodatnio ciśnieniowe, które wtłaczały powietrze bezpośrednio do płuc pacjenta. Dawały lekarzom znacznie większą kontrolę nad oddechem i szybko stały się standardem leczenia w stanach krytycznych.
W latach 50. i 60. rozpoczęła się również miniaturyzacja urządzeń. Jednym z przełomowych modeli był Bird Mark 7 (1957/1958), skonstruowany przez Forresta Birda – lekki, kompaktowy i łatwy w transporcie respirator, który zrewolucjonizował opiekę oddechową. Rozwój elektroniki, mikroprocesorów i akumulatorów sprawił, że w latach 70. pojawiły się naprawdę praktyczne respiratory przenośne.
Dzięki nim pacjenci z przewlekłą niewydolnością oddechową, np. chorobami nerwowo-mięśniowymi, urazami rdzenia kręgowego czy ciężką POChP, mogli opuścić szpital i prowadzić względnie niezależne życie w warunkach domowych.
Prawdziwą rewolucją w komforcie leczenia okazała się jednak nieinwazyjna wentylacja mechaniczna (NIV). W 1981 roku australijski lekarz Colin Sullivan opublikował przełomową pracę dotyczącą CPAP (Continuous Positive Airway Pressure), to jest urządzenia generującego stałe dodatnie ciśnienie przez maskę nosową, początkowo stosowanego w leczeniu bezdechu sennego.
W kolejnych latach pojawiły się bardziej zaawansowane systemy, takie jak BiPAP, które wspomagały oddychanie bez konieczności intubacji. Dzięki temu znacząco zmniejszono ryzyko zakażeń, uszkodzeń dróg oddechowych i innych powikłań związanych z wentylacją inwazyjną. Obecnie NIV jest standardem leczenia wielu schorzeń oddechowych, zarówno w szpitalach, jak i w terapii domowej.
Dzisiejsze respiratory to zaawansowane technologicznie urządzenia wyposażone w ekrany dotykowe, inteligentne algorytmy, automatyczne dostosowywanie parametrów oddechu oraz systemy synchronizacji z wysiłkiem oddechowym pacjenta. Są cichsze, lżejsze, bezpieczniejsze i bardziej komfortowe niż kiedykolwiek wcześniej.
„Spośród 2634 pacjentów, którzy zostali wypisani lub zmarli w punkcie końcowym badania, podczas hospitalizacji 373 (14,2%) było leczonych na OIOM, u 320 (12,2%) zastosowano inwazyjną wentylację mechaniczną, 81 (3,2%) leczono terapią nerkozastępczą, a 553 (21%) zmarło (Tabela 5). Na dzień 4 kwietnia 2020 roku u pacjentów wymagających wentylacji mechanicznej (n = 1151, 20,2%) 38 (3,3%) zostało wypisanych żywych, 282 (24,5%) zmarło, a 831 (72,2%) pozostało w szpitalu. Śmiertelność osób, które otrzymały wentylację mechaniczną w grupach wiekowych od 18 do 65 lat i powyżej 65 lat wyniosła odpowiednio 76,4% i 97,2%.Wskaźniki śmiertelności dla osób w wieku od 18 do 65 lat i powyżej 65 lat, które nie otrzymały wentylacji mechanicznej, wyniosły odpowiednio 19,8% i 26,6%.” – JAMA. 2020 Apr 22; Presenting Characteristics, Comorbidities, and Outcomes Among 5700 Patients Hospitalized With COVID-19 in the New York City Area. https://www.ncbi.nlm.nih.gov/pubmed/32320003
Nowy, dramatyczny rozdział w historii respiratorów przyniosła pandemia COVID-19 w latach 2020–2022. Gwałtowny wzrost liczby pacjentów z ciężką niewydolnością oddechową ujawnił ogromne znaczenie tych urządzeń, ale także ograniczenia światowych systemów ochrony zdrowia. Na całym świecie rozpoczęto masową produkcję respiratorów, modernizację istniejących modeli oraz rozwój prostszych i tańszych konstrukcji.
Pandemia pokazała, jak kluczowe jest posiadanie elastycznego i skalowalnego zaplecza wentylacyjnego oraz stała się impulsem do dalszych innowacji w medycynie oddechowej.
Historia respiratorów to historia walki medycyny o zastąpienie jednej z najbardziej podstawowych funkcji organizmu, czyli oddychania. Od ciężkich stalowych cylindrów po lekkie, komputerowo sterowane urządzenia, każda kolejna generacja respiratorów przybliża pacjentów do dłuższego, bezpieczniejszego i bardziej niezależnego życia. A rozwój tej technologii wciąż trwa.
Zobacz na: Historia poliomyelitis – dr Suzanne Humphries [Biurokratyczna imitacja rzeczywistości]
Film Siostra Elizabeth Kenny – 1946 [poliomyelitis]