Odra i amnezja immunologiczna, czy powinieneś się obawiać? – dr Tetyana Obukhanych

Odra i amnezja immunologiczna, czy powinieneś się obawiać
Czy odra tłumi układ odpornościowy poprzez amnezję immunologiczną? Sprawdźmy kilka faktów.
W 2002 roku dr Peter Aaby i współautorzy opublikowali badanie przeprowadzone na wiejskich terenach w Senegalu na obszarze, na którym miała miejsce epidemia odry.
W publikacji autorzy piszą, że: „żaden pacjent zero ani wtórny przypadek odry nie zakończył się śmiercią podczas ostrej fazy infekcji, ani żadne z dzieci narażonych na odrę nie zmarło w ciągu pierwszych 2 miesięcy po ekspozycji”. (Biorąc pod uwagę to, co wiemy z publikacji Lancet Global Health z 2015 roku, w której zidentyfikowano niedobór witaminy A jako czynnik ryzyka dla śmiertelności z powodu odry, możemy bezpiecznie założyć, że być może dzieci w tym obszarze nie miały tak wysokiego niedoboru witaminy A, jak dzieci w innych częściach Afryki i Azji, gdzie wiadomo, że zarażenie odrą powoduje wysoką śmiertelność.)

Dr Peter Aaby
Dr Aaby i współautorzy testowali powszechnie przyjęte założenie, że po przeżyciu odry, dzieci będą miały wyższą śmiertelność z powodu innych infekcji w związku z długotrwałą supresją immunologiczną, która, jak się uważa, występuje po odrze. Ale uzyskali przeciwstawne wyniki. W rzeczywistości odkryli, że:
„Narażone na odrę dzieci u których rozwinęły się kliniczne objawy odry miały niższą śmiertelność dostosowaną do wieku w ciągu następnych 4 lat, niż narażone na odrę dzieci, u których nie wystąpiła odra kliniczna.” – Vaccine. 2002 Nov 22;21(1-2):120-6. https://www.ncbi.nlm.nih.gov/pubmed/12443670
Wynik ich badania z 2002 roku był zgodny z wcześniejszymi badaniami:
„Brak długotrwałej nadmiernej śmiertelności po przechorowaniu odry: badanie społeczności w Senegalu” i „Brak trwałej immunosupresji limfocytów T lub zwiększonej śmiertelności po zachorowaniu na odrę: badanie społeczności w Gwinei Bissau.”
No long-term excess mortality after measles infection: a community study from Senegal.
https://www.ncbi.nlm.nih.gov/pubmed/8629610
No persistent T lymphocyte immunosuppression or increased mortality after measles infection: a community study from Guinea-Bissau.
https://www.ncbi.nlm.nih.gov/pubmed/8684874
Następnie w 2003 roku przeprowadzili podobne badanie, tym razem na wiejskich terenach w Bangladeszu, aby ocenić długoterminowe skutki odry, porównując przeżycie nieszczepionych dzieci po przechorowaniu odry z tymi, które jeszcze nie zachorowały na odrę. Ponownie stwierdzili, że „dzieci które przechorowały odrę miały znacznie niższą śmiertelność, niż dzieci niezainfekowane i nieszczepione w ciągu następnych 9 miesięcy.” – Int J Epidemiol. 2003 Feb;32(1):106-16. http://www.ncbi.nlm.nih.gov/pubmed/12690020
Skąd się wzięła ta cała ostatnia histeria na temat odry powodującej amnezję immunologiczną, tak jakby miało nas to zabić?
Odra i amnezja immunologiczna
Istnieje kilka publikacji badawczych, które zostały wybrane przez media lub przywołane w innych publikacjach badawczych, aby niepotrzebnie podsycać te obawy.
Przyjrzyjmy się publikacji PLoS Pathology 2012 zatytułowanej „Tłumienie odporności przez odrę: lekcje z modelu makaka”. Badacze stwierdzają:
„Pokazujemy tutaj, że wirus odry MV preferencyjnie infekuje limfocyty T CD45RA(-) i limfocyty pęcherzykowe B, co powoduje wysokie poziomy infekcji w tych populacjach. Po osiągnięciu szczytu wiremii limfocyty zakażone wirusem odry [MV] zostają usunięte w ciągu kilku dni… Nasze ustalenia wskazują na immunologiczne wyczyszczenie zakażonych MV limfocytów T CD45RA(-) i pęcherzykowych limfocytów B, co powoduje tymczasową amnezję immunologiczną.” – PLoS Pathog. 2012;8(8):e1002885. https://www.ncbi.nlm.nih.gov/pubmed/22952446
W porządku, tutaj mamy preferencyjną infekcję limfocytów pamięci przez wirusa odry, skutkującą tymczasową utratą pamięci immunologicznej. Więc co? Kiedy w ogóle udowodniono, że pamięć immunologiczna ma coś wspólnego z ochroną przed ponownym zakażeniem? Przeciwnie, badania przeprowadzone w laboratorium szwajcarskiego naukowca dr Rolfa Zinkernagela, który otrzymał nagrodę Nobla w 1996 roku. W tytule recenzji z 2012 roku wyraźnie stwierdza: „Pamięć immunologiczna nie jest równoznaczna z odpornością ochronną.”
„Tak zwana „pamięć immunologiczna” jest, moim zdaniem, typowym przykładem, w którym obszar badań, tj. rozumienie długoterminowej ochrony w celu przetrwania ponownego narażenia na infekcję, została przejęta przez „sztukę dla sztuki” jako „podstawa immunologii.” Celem tego krytycznego przeglądu jest wskazanie pewnych kluczowych różnic między pamięcią immunologiczną zdefiniowaną w podręczniku akademickim, a ochronną odpornością, widzianą z koewolucyjnego punktu widzenia, zarówno od strony gospodarza, jak i od czynników zakaźnych. Kluczowym wnioskiem jest to, że „pamięć immunologiczna” oczywiście istnieje, ale tylko w konkretnych eksperymentalnych modelach laboratoryjnych mierzących „szybsze i lepsze” odpowiedzi po wcześniejszej immunizacji. Często korelują one z ochroną, ale nie są jej kluczowymi mechanizmami. Ochrona zależy od już występujących przeciwciał neutralizujących lub wstępnie aktywowanych limfocytów T w momencie zakażenia, co zostało potwierdzone przez znaczenie matczynych przeciwciał w czasie porodu dla przeżycia potomstwa. Co ważne, zarówno wysokie poziomy przeciwciał, jak i aktywowane limfocyty T są napędzane antygenem. Wniosek ten ma poważne implikacje dla naszego myślenia o szczepionkach i utrzymywania poziomu ochrony ludności w celu radzenia sobie ze starymi i nowymi chorobami zakaźnymi.” – Cell Mol Life Sci. 2012 May;69(10):1635-40; Immunological memory ≠ protective immunity. https://www.ncbi.nlm.nih.gov/pubmed/22481438
Ponadto wirus ospy wietrznej [(łac. Varicella] działa dokładnie tak samo jak wirus odry – infekuje limfocyty pamięci, jak ujawniono w innym artykule badawczym opublikowanym w czasopiśmie PLoS Pathology w 2013 r oku:
„Podczas wiremii wirus preferencyjnie infekował limfocyty T pamięci, początkowo centralne limfocyty T pamięci (Tcm), a następnie komórki limfocytów T efektorowych.” – PLoS Pathog. 2013 May;9(5):e1003368. https://www.ncbi.nlm.nih.gov/pubmed/23675304
Jednak nikt nie robi sensacji z tego, że ospa wietrzna sprawi, że umrzesz podczas kolejnego przeziębienia, ponieważ byłoby to zbyt oczywiste kłamstwo dla wszystkich osób, które przeżyły ospę wietrzną i nie pamiętają, żeby cierpiały na jakiekolwiek osłabienie odporności, pomimo faktu, że wirus ospy wietrznej zainfekował ich limfocyty T pamięci. Jednak z powodu iż tylko starsze pokolenie przechorowało naturalnie odrę i jest ono coraz mniejsze, mediom może ujść na sucho nakręcanie spirali strachu bez jakiegokolwiek zdrowego rozsądku, bo nie obawiają się że pojawi się cokolwiek co może je powstrzymać.
Kolejny artykuł opublikowany niedawno w Science zatytułowany „Zakażenie wirusem odry zmniejsza ilość istniejących wcześniej przeciwciał, które zapewniają ochronę przed innymi patogenami.” (ps. to o tym w RMF24 pisał pewien FIZYK – Odra niszczy pamięć immunologiczną organizmu dzieci.)
„Przeciwciała zapewniające ochronę”? Zatrzymajmy się tutaj na chwilę. Kiedy udowodniono, że przeciwciała zapewniają ochronę? W rzeczywistości zaobserwowano coś wręcz przeciwnego. Zapomnieliśmy już o innym znanym immunologu i zdobywcy Nagrody Nobla z 1960 roku, mowa Sir Macfarlane Burnet, który powiedział nam, coś o roli przeciwciał (a raczej ich braku) i odporności u dzieci, które nie wytwarzały przeciwciał z powodu choroby genetycznej zwanej agammaglobulinemią:
„Ku zaskoczeniu wszystkich [dzieci z agammaglobulinemią] wykazały normalny przebieg odry z typową wysypką, która zanikała w normalnym czasie, a po niej nastąpiła równie znaczna odporność na ponowną infekcję, jaką wykazywałby każdy inny rekonwalescent. Wytwarzanie przeciwciał nie jest zatem konieczne ani do wyleczenia, ani do rozwoju odporności przeciw odrze.”(Burnet i White. Natural History of Infectious Disease. Cambridge University Press, 1940)
Agammaglobulinemia to choroba charakteryzująca się całkowitym brakiem przeciwciał i śladową obecnością limfocytów B w krążeniu. Poniżej zacytuję fragmenty dwóch innych publikacji w których mowa o pacjentach z agammaglobulinemią:
„Jednym z najbardziej niepokojących odkryć w medycynie klinicznej było stwierdzenie, że dzieci z wrodzoną agammaglobulinemią, których organizm nie mógł produkować żadnych przeciwciał i miał tylko nieznaczne ślady immunoglobuliny w obiegu, przechodziły odrę w normalny sposób, wykazywały taką samą sekwencję objawów, a następnie zyskiwały odporność.” – Measles as an Index of Immunological Function, The Lancet, September 14, 1968, p. 611. http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(68)90701-0/abstract
„…dzieci z niedoborem przeciwciał miewają dość nieznaczne ataki odry z charakterystyczną wysypką i typowym przebiegiem. Co więcej, nie są zbytnio podatne na ponowną infekcję. Wygląda więc na to, że przeciwciała w osoczu – w jakiejkolwiek ilości – nie są wymagane do wystąpienia wysypki; ani do normalnego przechorowania choroby, ani do zapobiegania ponownemu zachorowaniu.” Immunopathology of measles. Proc R Soc Med. 1974 Nov; 67(11): 1120–1122. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1646020/
Czyż zapomnieliśmy o współczesnych publikacjach w których autorzy wykazują, że lekarze z dodatnimi mianami przeciwciał przeciw odrze nadal mogą zachorować na odrę:
„Pracownicy szpitali pracujący w obszarach opieki nad pacjentem od lipca do listopada 1990 roku byli badani pod kątem poziomu przeciwciał przeciw odrze przy użyciu dostępnego testu immunoenzymatycznego (EIA)… Czterech pracowników opieki zdrowotnej zaszczepionych w przeszłości zachorowało na odrę. Wszyscy mieli dodatnie poziomy przeciwciał przeciw odrze przed zachorowaniem.” – Infect Control Hosp Epidemiol. 1993 Feb;14(2):81-6. https://www.ncbi.nlm.nih.gov/pubmed/8440884
Albo:
„Na początku marca 2018 roku, w Porto w Portugalii wybuchła epidemia odry, stanowi to wyzwanie zdrowia publicznego dla centralnego szpitala i społeczności. Do 22 kwietnia potwierdzono 96 przypadków, z czego 67 u zaszczepionych pracowników służby zdrowia, w większości w wieku 18-39 lat..” – Euro Surveill. 2018 May;23(20). https://www.ncbi.nlm.nih.gov/pubmed/29790461
Poniżej fragment z wypowiedzi dr Stanley’a Plotkina ze spotkania Krajowego Komitetu Doradczego ds. Szczepień. NVAC z 7 lutego 2017 roku, w którym wspomina o tym, że przeciwciała to nie jest bezwzględny wyznacznik odporności:
„Osoby z wysokim poziomem przeciwciał okazjonalnie także mogą zachorować, a osoby z niskim poziomem przeciwciał mogą choroby uniknąć. Sugeruje to, że wysoki poziom neutralizujących przeciwciał nie jest bezwzględnym wyznacznikiem odporności.” – Szczepienie przeciw śwince – przyczyny porażek – dr Stanley Plotkin
Więc kogo obchodzi, co dzieje się tymczasowo z przeciwciałami wiążącymi się z innymi patogenami po infekcji odrą?
Prawdziwym korelatem ochrony nie jest poziom przeciwciał wiążących się z patogenami, ale miana surowicy neutralizującej wirusa. Mierzy się je za pomocą techniki zwanej neutralizacją – redukcją łysinek lub redukcji łysinek [PRN – plaque reduction neutralization] , która znacząco różni się od stosowanego obecnie sposobu wykrywania przeciwciał. W przypadku pomiaru obok siebie przy użyciu tych samych próbek surowicy od zwierząt badawczych, czynniki neutralizujące wirusa i miana wiążące przeciwciała nie wykazują tego samego wzorca zachowań w czasie, a zatem nie mierzą tego samego bytu.
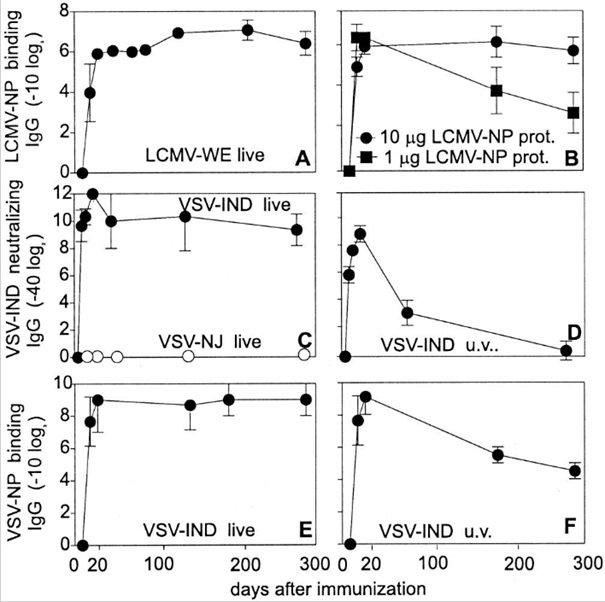
Źródło: Proc Natl Acad Sci U S A. 2000 Nov 21; 97(24): 13263–13268. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC27213/figure/F1/
Zanim zaczniemy panikować z powodu wykazanego wpływu infekcji odry na chwilową utratę pamięci immunologicznej lub obniżenie poziomu przeciwciał wiążących wirusa, zadajmy sobie pytanie: czy w pełni rozumiemy biologiczną podstawę odporności na ponowną infekcję wirusową? Czy naukowo naprawdę wszystko zostało tu rozstrzygnięte? Powyższe dla mnie wskazuje, że nic nie zostało rozstrzygnięte.
W ciągu ostatniego stulecia teoria odporności wahała się między utrzymywaniem poglądu o odporności opartego na odporności komórkowej a odpornością humoralną/adaptacyjną. Ta debata była daremna, ponieważ większość badań immunologicznych została przeprowadzona z użyciem niezakaźnych substancji immunogennych, które tak naprawdę nie mogły przetestować teorii w działaniu.
W 1942 roku dr Merrill Chase postulował, że odporność można przenieść za pomocą komórek odpornościowych ze zwierząt immunizowanych na zwierzęta nieodporne.
W 1995 roku badania dr Zinkernagela obaliły to, wykazując, że transfer immunologiczny komórek pamięci nie zapewnia ochrony, gdy zwierzęta następnie są wystawione na zakażenie wirusem. Jednak przeniesienie surowicy ze zwierząt immunologicznych dawało ochronę, a dr Zinkernagel sugerował, że odporności ochronnej pośredniczą przeciwciała, które mogą zneutralizować wirusa.
Antiviral protection by vesicular stomatitis virus-specific antibodies in alpha/beta interferon receptor-deficient mice.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC188883/
Co więcej już w latach 40. XX wieku dr Macfarlane Burnet wiedział wtedy, że nie mogą to być przeciwciała, opierając się o obserwacje kliniczne u pacjentów z agammaglobulinemią, którzy nie mieli przeciwciał, ale mogliby wytworzyć solidną odporność na chorobę wieku dziecięcego, taką jak odra.
Która teoria jest zgodna z rzeczywistością: komórkowa, ta oparta na przeciwciałach (humoralna), czy żadna z nich? Czego jeszcze brakuje nam w tym obrazie sytuacji?
To czego w powyższej debacie immunologicznej brakuje to czynnik pochodzący z komórek odpornościowych o nazwie czynnik przenoszenia (Transfer Factor TF). Czynnik przenoszenia [TF] został odkryty w 1950 roku przez Henry’ego Sherwooda Lawrence’a.
W 1980 roku opublikowano przełomowy artykuł z badań klinicznych w czasopiśmie The New England Journal of Medicine, pokazujący, że czynnik przenoszenia [TF] podawany dzieciom z białaczką w podwójnie zaślepionym badaniu kontrolowanym placebo w soli fizjologicznej chronił je przed ospą wietrzną w ciągu 12-30 miesięcy obserwacji.
„Sześćdziesięciu jeden pacjentów z białaczką i bez odporności na ospę wietrzną otrzymało dializowalny czynnik przenoszenia [TF] lub placebo, a następnie obserwowano ich przez 12 do 30 miesięcy w podwójnie zaślepionym badaniu mającym na celu zbadanie klinicznej skuteczności czynnika przenoszenia [TF]. Szesnastu pacjentów w grupie której podawano czynnik przenoszenia [TF] i 15 w grupie placebo zostało narażonych na wirusa ospy wietrznej i półpaśca [VZV], u większości z nich miał miejsce wzrost miana przeciwciał. Ospa wietrzna rozwinęła się u 13 z 15 narażonych pacjentów w grupie placebo, ale tylko u jednego z 16 w grupie z czynnikiem przenoszenia (P = 1,3 x 10 (-5)). U pacjentów którym podano czynnik przenoszenia [TF] i narażonych na ospę wietrzną bez zachorowania na tę chorobę, miano przeciwciał przeciwko wirusowi ospy wietrznej i półpaśca było równe temu u pacjentów otrzymujących placebo, którzy zostali zarażeni ospą wietrzną. Współczynnik przeniesienia [TF] przekształcił ujemne wyniki testów skórnych na ospę wietrzną-półpasiec na pozytywny u około połowy biorców. Bierna immunizacja z dializowalnym czynnikiem przenoszenia [TF] wydaje się przydatna u osób nieodpornych.” – Transfer factor for the prevention of varicella-zoster infection in childhood leukemia; N Engl J Med. 1980 Aug 14;303(7):355-9. https://www.ncbi.nlm.nih.gov/pubmed/6248780
W tym badaniu klinicznym czynnik przenoszenia [TF] przygotowano przez ekstrakcję (dializację) z leukocytów dawców, którzy mieli ospę wietrzną potwierdzoną w wywiadzie. Badacze musieli zabić te leukocyty, aby wydobyć z nich czynniki przenoszenia [TF]. I najprawdopodobniej były to limfocyty pamięci, które zawierały TF, ponieważ musiały być uzyskane od osób, które już przechorowały ospę wietrzną.
Wróćmy do znanej skłonności wirusa odry do infekowania i zabijania limfocytów pamięci. Czy to możliwe, że zamiast osłabienia odporności poprzez zabijanie limfocytów pamięci, odra spowodowałaby większą odporność poprzez zabicie limfocytów pamięci – z powodu uwolnienia czynnika przenoszenia [TF] ze wszystkich zabitych limfocytów pamięci do krwioobiegu? Czy naukowcy zmierzyli poziomy czynnika przenoszenia [TF] w surowicy przed i po zachorowaniu na odrę, tak jak w przypadku przeciwciał? Założę się, że nie. Ponieważ położyłoby to kres panice. I to nie byłoby dobre dla przemysłu szczepionkowego i wprowadzania przymusu szczepień.
Zajmijmy się jeszcze jednym aspektem limfocytów pamięci. Ich podzbiór (limfocyty pamięci Th2) jest znany jako immunologiczny rezerwuar dla chorób atopowych/alergicznych, w tym astmy.
W 2006 roku w czasopiśmie Pharmacologic Theory zaproponowano nawet, że potrzebne są leki, aby celować i zabijać te nieznośne limfocyty pamięci Th2, aby zmniejszyć ich wpływ w astmie.
„Limfocyty pamięci Th2 odgrywają ważną rolę w patogenezie astmy alergicznej. Dowody od pacjentów i modeli eksperymentalnych wskazują, że limfocyty pamięci Th2 przebywają w płucach podczas remisji choroby, a po ekspozycji na alergen stają się aktywowanymi efektorami zaangażowanymi w zaostrzenie objawów choroby. Tłumienie limfocytów pamięci Th2 lub ich funkcji efektorowych w astmie alergicznej wpływa na postęp choroby, co sugeruje ich znaczenie jako celów terapeutycznych. Są specyficzne na alergeny i można je potencjalnie stłumić lub wyeliminować przy użyciu tej specyficzności. Wykazują się wyraźną aktywacją, różnicowaniem, fenotypem powierzchni komórki, zdolnością migracji i funkcjami efektorowymi, w które można celować pojedynczo lub łącznie. Ponadto limfocyty pamięci Th2 znajdujące się w płucach można potraktować miejscowo. Wykorzystanie tych unikalnych atrybutów jest ważne przy opracowywaniu leków na astmę alergiczną. Celem tego przeglądu jest przedstawienie zestawienia strategii terapeutycznych ukierunkowanych na limfocyty pamięci Th2 w astmie alergicznej, podkreślając generowanie Th2, różnicowanie, aktywację, migrację, funkcję efektorową i przeżycie.” – Targeting memory Th2 cells for the treatment of allergic asthma; Pharmacol Ther. 2006 Jan;109(1-2):107-36. https://www.ncbi.nlm.nih.gov/pubmed/16081161
A jeśli wirusy odry i ospy wietrznej już to robią – zabijają limfocyty pamięci T – czy nie powinno to prowadzić do zmniejszenia ryzyka astmy i innych chorób atopowych? Rzeczywiście powinno. A oto niektóre publikacje dokumentujące takie skutki dla odry w Afryce i Europie oraz ospy wietrznej w USA.
Measles and atopy in Guinea-Bissau.
https://www.ncbi.nlm.nih.gov/pubmed/8667923
Allergic disease and atopic sensitization in children in relation to measles vaccination and measles infection.
https://www.ncbi.nlm.nih.gov/pubmed/19255001
Chickenpox in childhood is associated with decreased atopic disorders, IgE, allergic sensitization, and leukocyte subsets.
https://www.ncbi.nlm.nih.gov/pubmed/22017482
Przeczytajmy ponownie konkluzję dr Petera Aaby i pozwólmy jej wniknąć:
„Dzieci narażone na odrę, u których rozwinęły się kliniczne objawy odry miały niższą śmiertelność dostosowaną do wieku w ciągu następnych 4 lat, niż narażone dzieci, u których nie wystąpiła odra kliniczna.”
Nadal się boisz?
Źródło: Should You Be Afraid That Measles Can Give You Immune Amnesia?
Zobacz na: Odra jest naturalnym zabójcą raka
Odra i szczepionka przeciw odrze: 14 rzeczy do rozważenia – Roman Bystrianyk
Epidemie odry i leczenie odry opisane w czasopiśmie BMJ z 1959 roku
Szokujące wyniki badań szczepionki MMR. Powoduje chorobę górnych dróg oddechowych i przewodu pokarmowego – Del Bigtree [1978]
Porównanie bezpieczeństwa szczepionek MMR – MMR-RIT (Priorix) firmy GSK z MMR 2 firmy Merck – Del Bigtree