Naukowcy z Mayo Clinic opisują wartość drugiej opinii lekarskiej
4 kwiecień 2017

ROCHESTER, w stanie Minnesota – Wielu pacjentów zgłasza się do Mayo Clinic w celu uzyskania drugiej opinii lub potwierdzenia diagnozy przed rozpoczęciem leczenia złożonego [skomplikowanego] schorzenia. W nowym badaniu, Mayo Clinic donosi, że aż 88 procent tych pacjentów wraca do domu z nową lub udoskonaloną diagnozą – zmieniając ich plan opieki i potencjalnie ich życie. I odwrotnie, tylko 12 procent otrzymuje potwierdzenie, że pierwotna diagnoza była kompletna i prawidłowa.
Wyniki te zostały opublikowane dzisiaj w czasopiśmie Journal of Evaluation in Clinical Practice. Zespołem badawczym kierował dr James Naessens, badacz polityki zdrowotnej w Mayo Clinic.
Dlaczego warto zasięgnąć drugiej opinii?
Kiedy ludzie są chorzy, szukają rozwiązań u swoich lekarzy. Jednak lekarze nie zawsze znają odpowiedzi. Często, ze względu na nietypowy charakter objawów lub złożoność stanu chorobowego, lekarz zaleci drugą opinię. Innym razem pacjent sam o nią poprosi.
Druga opinia może prowadzić do szybszego dostępu do leczenia ratującego życie lub zaprzestania niepotrzebnego leczenia. Druga opinia może zmniejszyć stres w dalszej rodzinie pacjenta, gdy dowiedzą się, że nowa diagnoza nie niesie ze sobą tragicznych implikacji genetycznych. Scenariusze te mogą wynikać z błędu diagnostycznego.
Istnieje duże prawdopodobieństwo, że diagnoza zostanie skorygowana
Aby określić zakres błędu diagnostycznego, naukowcy przeanalizowali dokumentację 286 pacjentów skierowanych przez lekarzy podstawowej opieki zdrowotnej do Oddziału Ogólnej Medycyny Wewnętrznej Kliniki Mayo w Rochester w okresie dwóch lat (od 1 stycznia 2009 r. do 31 grudnia 2010 r.). Ta grupa skierowań była wcześniej badana pod kątem pokrewnego tematu. Obejmowała ona wszystkich pacjentów skierowanych przez pielęgniarki i asystentów lekarzy, wraz z taką samą liczbą losowo wybranych skierowań od lekarzy.
Zespół porównał diagnozę skierowania z ostateczną diagnozą, aby określić poziom spójności między nimi, a tym samym poziom błędu diagnostycznego. Tylko w 12 procentach przypadków diagnoza została potwierdzona.
W 21 procentach przypadków diagnoza została całkowicie zmieniona, a 66 procent pacjentów otrzymało doprecyzowaną lub przedefiniowaną diagnozę. Nie było znaczących różnic między typami świadczeniodawców.
„Skuteczne i wydajne leczenie zależy od właściwej diagnozy” – mówi dr Naessens. „Świadomość, że więcej niż 1 na 5 skierowanych pacjentów może być całkowicie [i] nieprawidłowo zdiagnozowany, jest niepokojąca ─ nie tylko ze względu na zagrożenie dotyczące bezpieczeństwa dla tych pacjentów przed prawidłową diagnozą, ale także ze względu na pacjentów, których zakładamy, że w ogóle nie są kierowani”.
Ryzyko związane z ograniczaniem kosztów
Aby zarządzać kosztami w środowisku opieki zdrowotnej o stale rosnących kosztach, ubezpieczyciele zdrowotni często ograniczają dostęp do opieki poza swoją siecią, skutecznie ograniczając skierowania. Co więcej, świadczeniodawcy podstawowej opieki zdrowotnej mogą być bardziej pewni swojej wiedzy diagnostycznej, niż jest to uzasadnione w konkretnym przypadku, lub pacjentom może brakować wiedzy lub asertywności, aby poprosić o skierowanie.
„Może to uniemożliwić identyfikację błędu diagnostycznego i może prowadzić do opóźnień w leczeniu, powikłań prowadzących do bardziej kosztownych zabiegów, a nawet szkód lub śmierci pacjenta” – mówi dr Naessens. „Chcemy zachęcać do zasięgnięcia drugiej opinii, gdy lekarz nie ma pewności”.
Narodowa Akademia Medycyny [National Academy of Medicine] w swojej nowej publikacji zatytułowanej „Poprawa diagnostyki w opiece zdrowotnej” (Improving Diagnosis in Health Care) wymienia błąd diagnostyczny jako ważny element w określaniu jakości opieki zdrowotnej:
„Pomimo wszechobecności błędów diagnostycznych i ryzyka poważnych szkód dla pacjentów, błędy diagnostyczne były w dużej mierze niedoceniane w ramach ruchów na rzecz jakości i bezpieczeństwa pacjentów w opiece zdrowotnej. Bez skupienia się na poprawie diagnostyki, błędy te będą się prawdopodobnie pogarszać wraz ze wzrostem złożoności świadczenia opieki zdrowotnej i procesu diagnostycznego.”
„Skierowania do zaawansowanej opieki specjalistycznej w przypadku niezróżnicowanych problemów są istotnym elementem opieki nad pacjentem” – mówi dr Naessens. „Bez odpowiednich zasobów do obsługi niezróżnicowanych diagnoz, potencjalną niezamierzoną konsekwencją jest błędna diagnoza, skutkująca opóźnieniami w leczeniu i powikłaniami oraz prowadząca do bardziej kosztownego leczenia”.
Naukowcy zidentyfikowali koszty związane z drugimi opiniami, a dr Naessens zauważa: „Całkowite koszty diagnostyki w przypadkach skutkujących inną ostateczną diagnozą były znacznie wyższe niż w przypadku potwierdzonych lub doprecyzowanych diagnoz, ale alternatywa może być śmiertelna”.
Mówi, że on i jego zespół są zadowoleni z wezwania Narodowej Akademii Medycyny do dedykowanego finansowania federalnego na rzecz poprawy procesów diagnostycznych i redukcji błędów. Planują również dalsze badania nad błędami diagnostycznymi i mają nadzieję zidentyfikować sposoby na usprawnienie tego procesu.
Źródło: Mayo Clinic researchers demonstrate value of second opinions
Zobacz na: Tylko 6% materiałów reklamowych dotyczących leków jest poparte dowodami – Annette Tuffs
O stronniczości badań i publikacji finansowanych przez przemysł farmaceutyczny
Film WIWISEKCJA – Śmiertelna medycyna [1997]
Jatrogenia kliniczna – Epidemie współczesnej medycyny – Ivan Illich, Medical Nemesis
Oczekiwana dalsza długość trwania życia – J. I. Rodale
Zbyt wielu ludzi nie ma prawa do odmowy udziału w badaniach medycznych
Film Nauka i Swastyka: Biologiczni Żołnierze Hitlera
Kodeks Norymberski a szczepienia – świadoma i dobrowolna zgoda
W USA rejestruje się mniej niż 1% NOPów – Harvard Pilgrim Health Care
„Rady Dave’a Sacketta, ojca medycyny opartej na dowodach:
• Najpotężniejszym narzędziem terapeutycznym, jakie kiedykolwiek będziesz miał, jest twoja osobowość.
• Połowa tego, czego nauczysz się w szkole medycznej, okaże się całkowicie błędna, albo przestarzała w ciągu pięciu lat od ukończenia szkoły; problem polega na tym, że nikt nie może ci powiedzieć, która to będzie połowa – więc najważniejszą rzeczą, której trzeba się nauczyć, to to jak samodzielnie się uczyć.
• Pamiętaj, że twoi nauczyciele opowiadają brednie tak samo jak Twoi rodzice.
• Będziesz miał więcej frajdy, niż możesz sobie wyobrazić.” – Źródło: Thoughts for new medical students at a new medical school, BMJ. 2003 Dec 20; 327(7429): 1430–1433; https://www.ncbi.nlm.nih.gov/pmc/articles/PMC300793/
„Szacuje się, że tylko od 10 do 20 % wszystkich procedur medycznych, obecnie stosowanych w praktykach lekarskich, okazało się skuteczne w badaniach z grupą kontrolną.” – Dr Kerr L. White, Assessing the Efficacy and Safety of Medical Technologies. Sierpień 1978. Office of Technology Assessment (OTA) https://www.princeton.edu/~ota/disk3/1978/7805/780503.PDF
„Tylko około 15% interwencji medycznych jest poparte solidnymi dowodami… Po części dlatego, bo tylko 1% artykułów w czasopismach medycznych jest faktycznie naukowych i częściowo dlatego, bo wiele kuracji w ogóle nie zostało sprawdzonych.” – Where is the wisdom…? Dr Richard Smith, Redaktor, BMJ. 1991 Oct 5; 303(6806): 798–799. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1671173/
„Zakażenia szpitalne związane z udzielaniem świadczeń zdrowotnych stanowią poważny problem wszystkich szpitali, nawet w krajach o najwyższych standardach opieki zdrowotnej. Dotyczą od 5 do 10 proc. osób leczonych szpitalnie. Zakładając, że w polskich szpitalach ulega zakażeniom tylko 5% pacjentów to i tak daje to około 400 tysięcy osób.” – Brudne ręce lekarzy i pielęgniarek. Zakażają nas w szpitalach, 17.05.2018 http://www.medonet.pl/zdrowie,zakazenia-w-szpitalach-powaznym-problemem–raport-nik,artykul,1725333.html
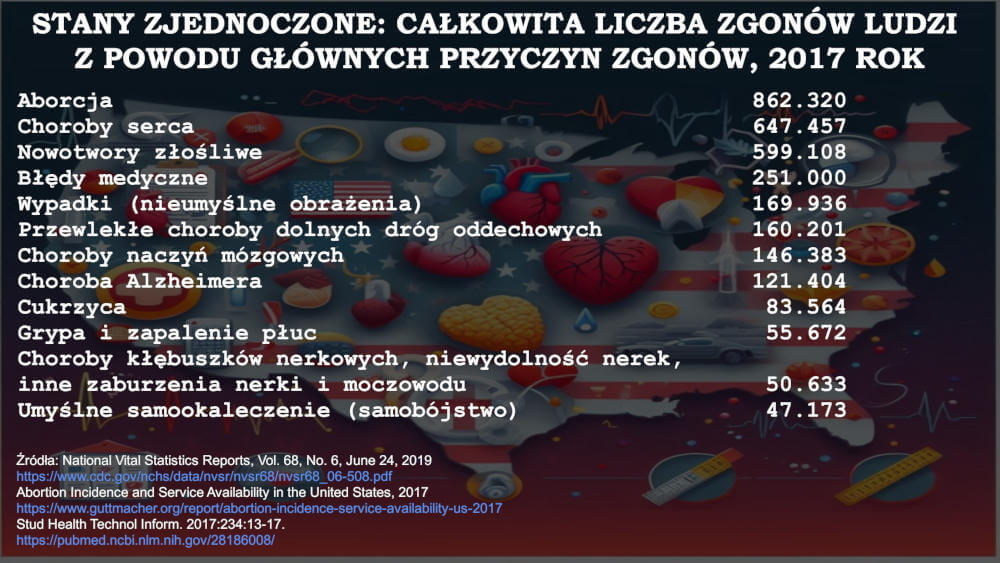
“W niedawnych badaniach oszacowano, że w USA liczba zgonów z powodu błędów medycznych wynosi około 251.000 rocznie, co sprawia, że błędy medyczne to trzecia najczęstsza przyczyna śmierci. Występowanie błędów jest znacznie wyższe w Stanach Zjednoczonych niż w innych krajach rozwiniętych, takich jak Kanada, Australia, Nowa Zelandia, Niemcy czy Zjednoczone Królestwo (U.K). W tym samym czasie odnotowano mniej niż 10 procent błędów medycznych. W tym badaniu opisano wyniki badania skuteczności wdrożenia systemu raportowania błędów medycznych o nazwie MEDMARX w 25 szpitalach w stanie Pensylwania.” – Źródło: Stud Health Technol Inform. 2017:234:13-17; Your Health Care May Kill You: Medical Errors. – https://www.ncbi.nlm.nih.gov/m/pubmed/28186008/
http://www.politykazdrowotna.com/9339,bledy-medyczne-3-przyczyna-zgonow-w-usa
„Mam wrażenie, że dzisiaj studenci nie uczą się, jak leczyć ludzi, tylko jak zdawać testy. I niektórzy, niczym mistrzowie rebusów, są w tym naprawdę nieźli. Od razu znajdują tzw. klucz. Nie potrafią spokojnie pogadać, dociekać, stawiać właściwe pytania ani słuchać odpowiedzi. Najlepiej „ABCD”, bo to daje efekty i jest bezpieczne dla obu stron. Taki system premiuje lekarskiego robota, dla którego empatia, kontekst społeczny czy sytuacyjny, komunikaty pozawerbalne, uczucia, emocje, zwykła ludzka konwersacja to kompletna abstrakcja. A dla niektórych wręcz dopust boży.” – Źródło: Puls Medycyny, Marek Stankiewicz: Dzisiaj studenci nie uczą się, jak leczyć ludzi, tylko jak zdawać testy. https://pulsmedycyny.pl/marek-stankiewicz-dzisiaj-studenci-nie-ucza-sie-jak-leczyc-ludzi-tylko-jak-zdawac-testy-955063
świetne, będzie podkładka pod cwaniaczków lekarzy, oni się boją drugiej opinii jak narkoman kliniki odwyku.
LINK do Publikacji / sprawdzony (29 styczeń 2025)
Improving Diagnosis in Health Care
Editors: Erin P. Balogh, Bryan T. Miller, and John R. Ball. Authors: Committee on Diagnostic Error in Health Care; Board on Health Care Services; Institute of Medicine; The National Academies of Sciences, Engineering, and Medicine.
Washington (DC): National Academies Press (US); 2015 Dec 29.
https://www.ncbi.nlm.nih.gov/books/NBK338596/