Prognoza zachorowalności na odrę w wysoko wyszczepionej populacji – podejście modelowe
Jeśli założenia tego modelu są prawidłowe, obecny stan wyszczepienia jest katastrofą dla ludności. Badanie to zostało opublikowane w 1984 roku. Powodem, dla którego szczepionka na odrę była tak skuteczna w pierwszych latach wprowadzenia masowych szczepień, była OGROMNA przewaga naturalnie odpornych nastolatków/dorosłych nad osobnikami szczepionymi.
„Niewiele wiadomo na temat tego, w jaki sposób intensywny program eliminacji odry zmienia ogólny stan odpornościowy populacji. W celu zbadania wpływu programu eliminacji odry w Stanach Zjednoczonych na liczbę osób podatnych w populacji stworzono model komputerowy. Symulacja ujawnia, że w erze przed szczepionkowej około 10,6% populacji była podatna na odrę, z których większość stanowiły dzieci w wieku poniżej 10 lat. Wraz z ustanowieniem programu szczepień przeciw odrze, odsetek osób podatnych w populacji spadł do 3,1% w latach 1978-1981, ale następnie zaczął wzrastać o około 0,1% rocznie, osiągając około 10,9% w 2050 roku. Osoby podatne w tym czasie były rozłożone równomiernie we wszystkich grupach wiekowych. Model nie uwzględniał potencjalnego wpływu zanikającej/słabnącej odporności [wtórna porażka szczepień]. Wyniki tego badania sugerują, że eliminacja odry w Stanach Zjednoczonych została osiągnięta dzięki skutecznemu programowi szczepień skierowanemu do młodych podatnych osób w połączeniu z wysoce uodpornioną, w naturalny sposób populacją dorosłych. Jednak pomimo krótkoterminowych sukcesów w eliminowaniu choroby, długo terminowe prognozy pokazują, że odsetek osób podatnych na zachorowanie w roku 2050 może być większy niż w erze przed szczepionką przeciw odrze. Obecna szczepionkowa technologia i polityka zdrowia publicznego muszą zostać zmienione, aby poradzić sobie z tą ewentualnością.” – Am J Epidemiol. 1984 Jul;120(1):39-48; The future of measles in highly immunized populations. A modeling approach. https://www.ncbi.nlm.nih.gov/pubmed/6741921/
Epidemia odry w pełni zaszczepionej populacji — Izrael, lipiec – sierpień 2017
Prognoza zachorowalności na odrę w wysoko wyszczepionej populacji
Naukowcy odkryli, że szczepionka nie daje odporności na tak długo, jak wcześniej sądzono, ze względu na brak krążącego w środowisku wirusa dzikiej odry, zwiększającego odporność biorców szczepionek. Mamy więc 3 poważne problemy.
1.Posiadamy osoby zaszczepione, które na te szczepionki nie reagują, a które zwiększają pulę populacji wrażliwej na odrę. Ta populacja nieustająco będzie wzrastać.
2. Mamy postępujący problem zanikającej odporności zaszczepionych dzieci w momencie gdy te dzieci zaczynają wchodzić we wczesną dorosłość. Im więcej odchodzi z tego świata ludzi starszych z odpornością nabytą po naturalnym przechorowaniu odry w dzieciństwie, tym bardziej będzie podatna na zachorowanie nasza dorosła, ale już szczepiona populacja.
3. Ponieważ dzisiejsze matki nie chorowały masowo na odrę w dzieciństwie, ich dzieci nie są już chronione przeciwciałami przez nie przekazywanymi.
Podsumowując, autorzy prognozy z 1984 roku przewidują, że do roku 2050 będziemy mieli większą populację osób wrażliwych na odrę niż przed erą masowych szczepień. Jest wielce prawdopodobne, że ta epidemia będzie o wiele bardziej niszczycielska, ponieważ pula podatnych na odrę ludzi nie będzie już tylko ograniczała się do dzieci. Powikłania po odrze oraz śmierć w jej wyniku występują znacznie częściej u dorosłych i niemowląt. Musimy zrozumieć, że szczepionka nie może rozwiązać tego problemu, a my jesteśmy w punkcie krytycznym. Prognoza zachorowalności na odrę w wysoko wyszczepionej populacji.
Co możemy zrobić? Dodać kolejne dawki do kalendarza szczepień? Nie bardzo. Być może to pomoże, ale na bardzo krótki okres czasu. Obecnie rutynowo podawane są dwie dawki szczepionek MMR. W 2015 roku opublikowano wyniki badania sprawdzającego jak długo utrzymuje się poziom przeciwciał uznawany za ochronny u 662 badanych osób.
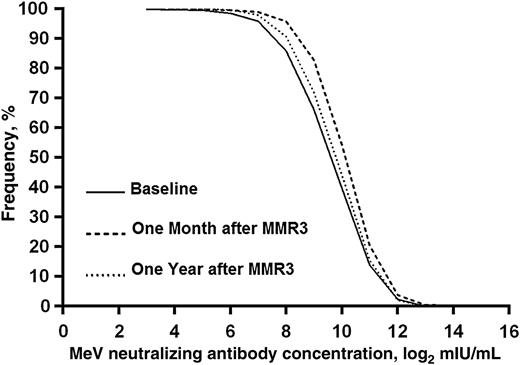
Odwrotna skumulowana krzywa rozkładu według odsetka osób, u których stężenia przeciwciał neutralizujących wirusa odry (MeV) badano tuż przed podaniem 3 dawki MMR, w 1 miesiącu i po 1 rok od otrzymania trzeciej dawki szczepionki przeciw odrze, śwince i różyczce (MMR3).
„Tło: Dwie dawki szczepionki przeciwko odrze, śwince i różyczce są w 97% skuteczne przeciwko odrze, ale występuje zmniejszenie ilości przeciwciał ochronnych na odrę oraz niepowodzenie po 2 dawce szczepionki. Podaliśmy trzecią dawkę MMR (MMR3) młodym dorosłym i oceniliśmy immunogenność w ciągu 1 roku.
Metody: Stężenia przeciwciał neutralizujących wirusa odry (MeV), odporność komórkową (CMI) i awidność przeciwciał immunoglobuliny G (IgG) oceniano na początku [przed podaniem szczepionki], 1 miesiąc po, i 1 rok po otrzymaniu trzeciej dawki szczepionki MMR.
Wnioski: Większość pacjentów była seropozytywna przed otrzymaniem trzeciej dawki szczepionki MMR, a bardzo niewielu miało wtórną odpowiedź immunologiczną po otrzymaniu MMR3. Podobnie, analizy odporności komórkowej [CMI] i awidności wykazały minimalną poprawę jakościową odpowiedzi immunologicznej po otrzymaniu trzeciej dawki szczepionki MMR. Nie znaleźliśmy przekonujących danych na poparcie rutynowego podawania trzeciej dawki szczepionki MMR.” – J Infect Dis. 2016 Apr 1;213(7):1115-23; Measles Virus Neutralizing Antibody Response, Cell-Mediated Immunity, and Immunoglobulin G Antibody Avidity Before and After Receipt of a Third Dose of Measles, Mumps, and Rubella Vaccine in Young Adults. https://academic.oup.com/jid/article/213/7/1115/2912150 https://www.ncbi.nlm.nih.gov/pubmed/26597262
W badaniu CDC opublikowanym w 2007 roku pt. „Utrzymywanie się przeciwciał przeciwko odrze po 2 dawkach szczepionki przeciw odrze w środowisku po wyeliminowaniu” autorzy szacują, że 20 lat po otrzymaniu 2-giej dawki szczepionki MMR, około 33% zaszczepionych będzie miało swoje miana przeciwciał poniżej poziomu uznawanego za ochronny. Dalsze szczepienie przypominające dałoby jedynie przejściowe doładowanie poziomu przeciwciał, a następnie powróci do poziomu sprzed szczepienia w ciągu kilku miesięcy na co wskazuje publikacja powyżej.
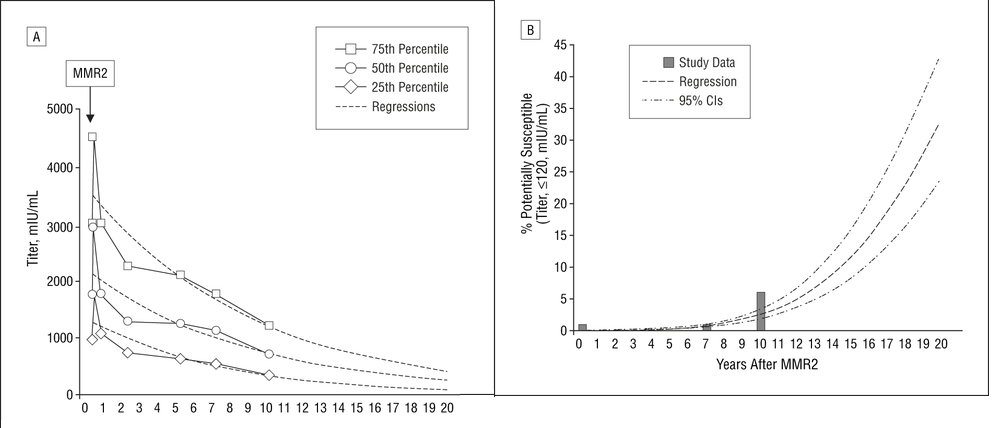
Przewidywane poziomy przeciwciał. A – miana w grupie przedszkolnej. B – procent potencjalnie podatny w grupie przedszkolnej. Procent seronegatywny (miano, <8 mIU / ml) nie został wykazany, ponieważ przewidywano, że będzie on mniejszy niż 1% do 20 lat po drugim szczepieniu przeciwko odrze-śwince-różyczce (MMR2). CI wskazuje przedział ufności.
Źródło: Arch Pediatr Adolesc Med. 2007 Mar;161(3):294-301.Persistence of Measles Antibodies After 2 Doses of Measles Vaccine in a Postelimination Environment https://jamanetwork.com/journals/jamapediatrics/fullarticle/569784
Przesunięcie antygenowe wirusa odry
Kolejna kwestia jest taka, że szczepionka przeciw odrze o ile była skuteczna w wytwarzaniu specyficznych przeciwciał to przestaje być z powodu przesunięcia antygenowego. Przesunięcie antygenowe to zjawisko zmienności genetycznej polegające na punktowych, spontanicznych mutacjach – o których było wiadomo – występujących w przebiegu replikacji wirusów grypy. Wskutek przesunięć antygenowych powstają nowe warianty wirusa, przeciwko którym organizm nie ma wytworzonych przeciwciał.
Zadaniem szczepionki jest stymulowanie produkcji przeciwciał, specyficznych dla pewnych białek wirusowych. W przypadku wirusa odry jest to białko hemaglutyniny (MeV-H). Przeciwciała wytwarzane w odpowiedzi na szczepionkę przeciwko odrze powinny przyczepiać się specyficznie do MeV-H i inicjować odpowiedź układu odpornościowego, która zabija wirusa w tak skuteczny sposób, że nie ma objawów infekcji wirusowej. Szczepieni wciąż dostają wirusa.
To, co dzieje się z przesunięciem antygenowym, polega na tym, że wirus zmienia białka w celu uniknięcia wykrycia przez przeciwciała układu odpornościowego. Jest to podobne do sytuacji w której przestępca może zmienić swoje odciski palców lub poddać się operacji plastycznej, aby zmienić wygląd swojej twarzy. Wirus odry zmienił białko hemaglutyniny, dzięki czemu obecna szczepionka przeciwko odrze jest tak samo bezużyteczna jak kluczyk do Twojego samochodu w samochodzie Twojego sąsiada.
W 2017 roku opublikowano w czasopiśmie Virology artykuł pod tytułem: „Przesunięcie antygenowe nowego subgenotypu D4 wirusa odry”, poniżej abstrakt:
„Białko hemaglutyniny wirusa odry [MeV-H] jest głównym celem ochronnych przeciwciał neutralizujących. Korzystając z panelu przeciwciał monoklonalnych [MAbs], które rozpoznają znane główne miejsca antygenowe w MeV-H, zidentyfikowaliśmy wariant genotypu D4, który unika neutralizacji przez MAbs ukierunkowane na miejsce antygenowe neutralizującego epitopu [NE]. Przez ukierunkowaną mutagenezę, zidentyfikowano L249P jako krytyczną mutację zakłócającą NE w tym wariancie genotypu D4. Czterdzieści dwie dostępne sekwencje genów genotypu D4 były następnie analizowane i dzielone na 2 grupy w zależności od obecności lub braku mutacji L249P MeV-H. Dalsza analiza sekwencji genów MeV-N tych 2 grup potwierdziła, że reprezentują one wyraźnie definiowalne, rozbieżne pod względem sekwencji subgenotypy D4, które nazwaliśmy subgenotypami D4.1 i D4.2. Subgenotyp D4.1 wirusa odry wyizolowano głównie w Kenii i Etiopii, podczas gdy oporny na przeciwciała monoklonalne [MAb] subgenotyp D4.2 wirusa odry wyizolowano głównie we Francji i Wielkiej Brytanii, krajach o wyższym wskaźniku wyszczepialności. Co ciekawe, wirusy subgenotypu D4.2 wykazały tendencję do zmniejszonej podatności na neutralizację przez surowice ludzkie zebrane od około 60 do 80 dawców z Ameryki Północnej. Ucieczka od neutralizacji przed przeciwciałami monoklonalnymi [MAb] może być potężnym narzędziem nadzoru epidemiologicznego do monitorowania ewolucji nowych subgenotypów MeV.” – J Virol. 2017 May 12;91(11); Antigenic Drift Defines a New D4 Subgenotype of Measles Virus.
https://jvi.asm.org/content/91/11/e00209-17
https://www.ncbi.nlm.nih.gov/pubmed/28356529
Odra u zaszczepionych i poszczepienna odra
Badania wykazują, że zaszczepiona osoba nie tylko może zostać zarażona odrą, ale może również rozprzestrzeniać wirusa na innych, którzy również są zaszczepieni przeciwko niemu – podwójnie obalając regularnie powtarzane twierdzenie, że podawanie dwóch dawek szczepionki MMR jest w„97 do 99% skuteczne.”
„Epidemia odry w 1989 roku w prowincji Quebec została w dużej mierze przypisana niepełnemu zaszczepieniu. W obszarze miasta Quebec (populacja 600.000) wystąpiło 1.363 potwierdzonych przypadków odry. Badanie kliniczno-kontrolne przeprowadzone w celu oceny czynników ryzyka odry pozwoliło nam oszacować poziom wyszczepialności. Mierzono go w klasach, w których przypadki zachorowań miały miejsce podczas wybuchu choroby. Populacja ta obejmowała 8.931 uczniów w wieku od 5 do 19 lat. 563 przypadków zachorowań oraz dwie losowe próbki kontrolne na każdy przypadek wybrany w klasie były przechowywane do analizy. Poziom wyszczepialności wśród chorych wynosił co najmniej 84,5%. Poziom wyszczepialności dla całej populacji wynosił 99,0%. Niekompletny poziom wyszczepialności nie jest uzasadnionym wyjaśnieniem epidemii odry w Quebec City.” – Can J Public Health. 1991 May-Jun;82(3):189-90; https://www.ncbi.nlm.nih.gov/pubmed/1884314
„W 2009 r. ogniska odry w Pensylwanii i Wirginii spowodowały ekspozycję i oczywistą infekcję 2 lekarzy, z których obaj mieli udokumentowaną historię szczepień przynajmniej 2 dawkami szczepionki przeciwko odrze-śwince-różyczce MMR.” – J Infect Dis. 2011 Jul;204 Suppl 1:S559-63; Two case studies of modified measles in vaccinated physicians exposed to primary measles cases: high risk of infection but low risk of transmission. https://www.ncbi.nlm.nih.gov/pubmed/21666213
„W Stanach Zjednoczonych około 9% przypadków odry zgłoszonych w latach 2012–2014 wystąpiło u osób zaszczepionych.” – Clin Vaccine Immunol. 2016 Aug; 23(8): 707–716; High Concentrations of Measles Neutralizing Antibodies and High-Avidity Measles IgG Accurately Identify Measles Reinfection Cases https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4979181/
„Na początku marca 2018 roku, w Porto w Portugalii wybuchła epidemia odry, stanowi to wyzwanie zdrowia publicznego dla centralnego szpitala i społeczności. Do 22 kwietnia potwierdzono 96 przypadków, z czego 67 u zaszczepionych pracowników służby zdrowia, w większości w wieku 18-39 lat. Środki kontrolne zostały szybko wdrożone po zidentyfikowaniu pierwszych przypadków. Jednocześnie inne przypadki odry zostały zgłoszone w północnym regionie kraju. Nie zidentyfikowano żadnego wspólnego powiązania epidemiologicznego.” – Źródło: Euro Surveill. 2018 May;23(20). Measles outbreak in a tertiary level hospital, Porto, Portugal, 2018: challenges in the post-elimination era. https://www.ncbi.nlm.nih.gov/pubmed/29790461
W 2002 roku opublikowano raport naukowców z Francji, w którym autorzy piszą, że:
„Opisujemy tutaj przypadek dziecka z gorączką, 8 dni po szczepieniu szczepionką przeciwko odrze-śwince-różyczce [MMR]. Wirus odry wyizolowano z wymazu z gardła pobranego 4 dni po wystąpieniu gorączki. Wirus ten został następnie scharakteryzowany genetycznie jako wirus typu szczepionkowego. Gorączka występująca po szczepieniu przeciwko odrze jest związana z replikacją żywego atenuowanego wirusa szczepionkowego. W przedstawionym tu przypadku wirus szczepionkowy został wyizolowany w gardle, co wskazuje, że podskórne wstrzyknięcie atenuowanego szczepu odry może spowodować wydalanie tego wirusa przez drogi oddechowe.” – Vaccine. 2002 Feb 22;20(11-12):1541-3; Detection of measles vaccine in the throat of a vaccinated child. https://www.ncbi.nlm.nih.gov/pubmed/11858860
Na początku 2015 roku w stanie Kalifornia [Disneyland] w USA miała miejsce epidemia odry. Cały świat się o tym dowiedział, a winę zrzucono na osoby nieszczepione. W 2017 roku opublikowano artykuł pt. „Szybka identyfikacja szczepionkowego genotypu wirusa odry metodą PCR w czasie rzeczywistym”, z którego wynika, że u 38% chorych stwierdzono szczepionkowy szczep wirusa odry.
„W czasie epidemii odry w Kalifornii w 2015 r. duża liczba podejrzanych przypadków zachorowań wystąpiła u niedawno zaszczepionych. Spośród 194 sekwencji wirusa odry uzyskanych w Stanach Zjednoczonych w 2015 r. 73 zidentyfikowano jako sekwencję szczepionkową.” – Źródło: J Clin Microbiol 55:735–743. Rapid identification of measles virus vaccine genotype by real-time PCR. https://jcm.asm.org/content/55/3/735
Zobacz na: Ekspozycja na Dziki kontra Sztuczny szczep wirusa odry nie jest równa – Bernadette Pajer
Przykłady szczepionkowych porażek opisane w literaturze medycznej
Odra jest naturalnym zabójcą raka
Epidemie odry i leczenie odry opisane w czasopiśmie BMJ z 1959 roku
Odra i szczepionka przeciw odrze: 14 rzeczy do rozważenia – Roman Bystrianyk
Brady Bunch, 1969 – Odra – trywialna choroba zanim wprowadzono szczepienia
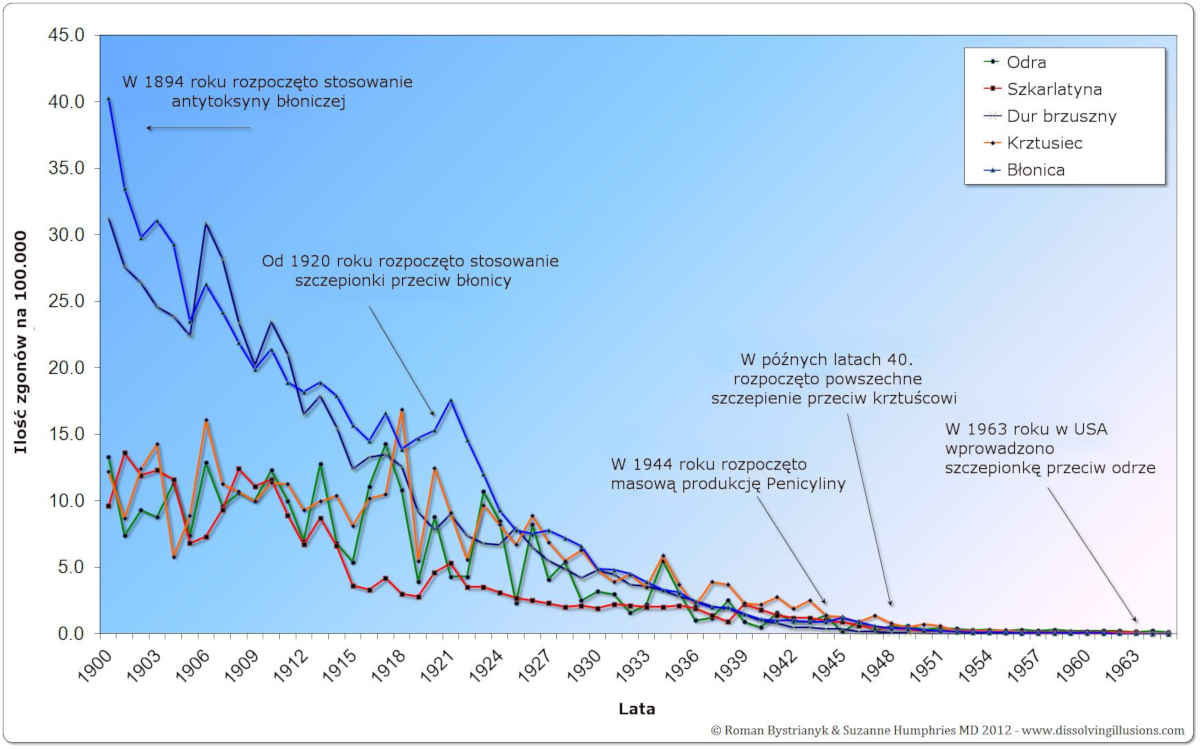
USA – Zgony – 1900-1965
W 1960 roku wskaźnik śmiertelności odry w USA wynosił do 0,2 na 100 000 w populacji.
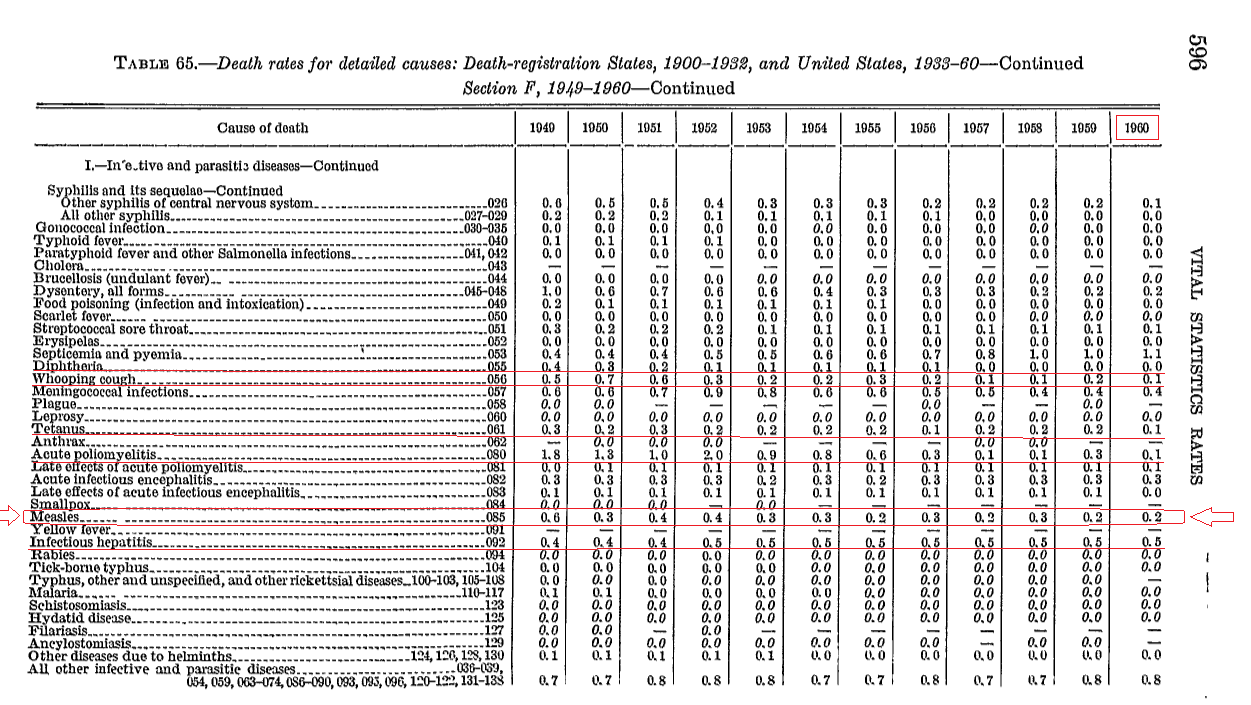
Wskaźnik śmiertelności odry w USA – 1960 rok, Źródło: VITAL STATISTICS RATES IN THE UNITED STATES 1940-1960
By Robert D. Grove, Fh. D. and Alice M. Hetzel https://www.cdc.gov/nchs/data/vsus/vsrates1940_60.pdf

Szkoda, że oryginalne badanie za paywallem